
ผ่าตัดปลูกถ่ายตับ
ความหวังใหม่สำหรับผู้ป่วยโรคตับ
การปลูกถ่ายตับ คือการตัดเอาตับทั้งหมดของผู้ป่วยออก และทำการปลูกถ่ายตับใหม่เข้าไปในช่องท้องของผู้ป่วย โดยปัจจุบันการผ่าตัดปลูกถ่ายตับถือเป็นหนึ่งในการรักษาที่เป็นมาตรฐานสำหรับภาวะตับที่ผิดปกติหลายประเภทศูนย์ศัลยกรรม โรงพยาบาลกรุงเทพ พร้อมดูแลผู้ป่วยที่มีโรคเกี่ยวกับตับหรือตับไม่สามารถทำงานได้ตามปกติจนต้องเข้ารับการผ่าตัดปลูกถ่ายตับ ซึ่งเป็นการผ่าตัดใหญ่ที่เต็มไปด้วยความเสี่ยงหรือภาวะแทรกซ้อนที่ต้องระมัดระวังมากเป็นพิเศษ ด้วยทีมแพทย์ที่มากด้วยประสบการณ์ เครื่องมือทันสมัย และทีมสหสาขาวิชาชีพที่มีความชำนาญ เพื่อให้ผู้ป่วยกลับไปใช้ชีวิตได้อย่างมีคุณภาพ
ผศ. นพ. สุปรีชา อัสวกาญจน์ ศัลยแพทย์เฉพาะทางด้านตับ ตับอ่อน และทางเดินน้ำดี และการปลูกถ่ายอวัยวะ ศูนย์ศัลยกรรม โรงพยาบาลกรุงเทพ กล่าวว่า การปลูกถ่ายตับเป็นการรักษาที่เหมาะสมกับบางโรคหรือความผิดปกติทางตับเท่านั้น ซึ่งในปัจจุบันข้อบ่งชี้ของการผ่าตัดปลูกถ่ายตับ ได้แก่ ภาวะตับแข็ง (Cirrhosis) ระยะสุดท้าย เป็นภาวะตับแข็งที่ตับไม่ทำงานแล้วหรือไม่เพียงพอกับความต้องการของร่างกายอย่างมาก ทำให้เกิดภาวะแทรกซ้อนของตับแข็งรุนแรง เช่น เส้นเลือดดำที่หลอดอาหารโป่งพองผิดปกติ ภาวะท้องมานที่ไม่สามารถควบคุมด้วยยาได้ดี และภาวะโรคทางสมองจากตับทำให้มีอาการสับสน เป็นต้น ภาวะตับวายเฉียบพลัน (Fulminant Hepatic Failure) เป็นภาวะที่ตับไม่ทำงานเฉียบพลัน ทำให้เกิดภาวะโรคทางสมองจากตับ ถ้าปล่อยทิ้งไว้จะมีผลต่อไปถึงอวัยวะต่าง ๆ เช่น หัวใจ ไต และมีความเสี่ยงที่จะเสียชีวิตได้มาก มะเร็งตับระยะแรก (Early Hepatocellular Carcinoma) จากการศึกษาพบว่า กรณีมะเร็งตับที่มีขนาดเล็กและจำนวนไม่มากเกินไปมีอัตราการรอดชีวิตดีและมีอัตราการเกิดซ้ำของมะเร็งตับน้อยในเกณฑ์ที่ยอมรับได้ ภาวะการทำงานของตับผิดปกติโดยกำเนิดบางชนิด อาจมีผลทำให้ตับผิดปกติในลักษณะที่ทำให้มีผลต่ออัตราการรอดชีวิตของผู้ป่วย
การผ่าตัดปลูกถ่ายตับสามารถแบ่งเป็น 2 แบบตามที่มาของอวัยวะ ได้แก่ ตับจากผู้บริจาคที่มีภาวะสมองตาย (Cadaveric Liver Transplantation) เป็นการผ่าตัดปลูกถ่ายตับโดยนำตับจากผู้บริจาคที่สมองตายแล้ว ในปัจจุบันการผ่าตัดปลูกถ่ายตับในผู้ใหญ่ส่วนใหญ่เป็นการผ่าตัดแบบนี้ และตับจากผู้บริจาคที่มีชีวิตอยู่ (Living - Related Liver Transplantation) เป็นการผ่าตัดปลูกถ่ายตับโดยแบ่งตับส่วนหนึ่งมาจากผู้บริจาคที่มีชีวิต เช่น การผ่าตัดแบ่งตับจากผู้ใหญ่ เช่น บิดา มารดา ไปปลูกถ่ายให้ผู้ป่วยเด็ก หรือแบ่งตับผู้ใหญ่ไปปลูกถ่ายในผู้ใหญ่ด้วยกัน การผ่าตัดทั้งสองแบบนี้มีเทคนิคการผ่าตัดที่แตกต่างกันและมีข้อดีข้อเสียรวมถึงภาวะแทรกซ้อนต่าง ๆ ไม่เหมือนกัน จึงมีความเหมาะสมต่อโรคหรือภาวะตับแต่ละแบบต่างกัน โดยจะมีขั้นตอนการประเมินผู้ป่วยก่อนพิจารณาผ่าตัดปลูกถ่ายอวัยวะตับ ประกอบไปด้วย การตรวจสภาพการทำงานทั่วไปของร่างกาย การทำงานของหัวใจ การทำงานของปอด ตรวจประเมินสภาพการทำงานของตับ ลักษณะกายวิภาคและภาวะเนื้องอกหรือมะเร็งในตับ โดยตรวจเลือด อัลตราซาวนด์ตับ เอกซเรย์คอมพิวเตอร์ตับ หรือตรวจด้วยการถ่ายภาพโดยคลื่นแม่เหล็กไฟฟ้า (MRI) ตรวจประเมินคัดกรองหามะเร็งชนิดอื่นในร่างกาย ซึ่งอาจไม่เคยทราบหรือมีอาการมาก่อน เช่น การตรวจแมมโมแกรม เอกซเรย์ปอด ส่องกล้องตรวจลำไส้ (กรณีมีข้อบ่งชี้) เป็นต้น รวมถึงการเจาะเลือดคัดกรองหาความผิดปกติของค่ามะเร็งต่าง ๆ เพราะกรณีที่มีมะเร็งชนิดอื่นในร่างกายแล้วทำการปลูกถ่ายตับ หลังผ่าตัดเมื่อผู้ป่วยรับประทานยากดภูมิคุ้มกันจะทำให้มะเร็งดังกล่าวมีอาการหรือมีความรุนแรงมากขึ้นได้ ตรวจประเมินหาภาวะการติดเชื้อต่าง ๆ ไวรัสตับอักเสบ ไวรัสเอชไอวี รวมถึงการติดเชื้อที่อาจเป็นเรื้อรังหรือไม่แสดงอาการ เพราะหลังปลูกถ่ายตับผู้ป่วยจำเป็นต้องได้รับการกดภูมิคุ้มกัน ซึ่งมีโอกาสทำให้มีอาการหรือเป็นรุนแรงมากขึ้นได้ ตรวจคัดกรองสภาพฟันโดยทันตแพทย์ หากมีฟันผุต้องได้รับการรักษาให้ดีก่อน และตรวจประเมินสภาวะทางจิตใจโดยจิตแพทย์เพื่อประเมินความสามารถในการดูแลรักษาตนเองและติดตามการรักษาอย่างต่อเนื่องได้ ผู้ป่วยต้องหยุดดื่มสุราติดต่อกันอย่างน้อย 6 เดือนก่อนผ่าตัด ยกเว้นกรณีภาวะตับวายเฉียบพลันต้องงดดื่มสุราหลังผ่าตัด เพราะการทำงานของตับหลังปลูกถ่ายจะลดลงและเกิดภาวะตับแข็งได้ถ้ากลับมาดื่มสุรา

เมื่อผู้ป่วยได้รับการประเมินต่าง ๆ เป็นที่เรียบร้อยแล้ว แพทย์เฉพาะทางจะพิจารณาว่าผู้ป่วยสามารถทำการผ่าตัดปลูกถ่ายอวัยวะตับได้หรือไม่ หลังจากนั้นทางศูนย์ศัลยกรรม โรงพยาบาลกรุงเทพจะดำเนินการกับทางสภากาชาดไทยเพื่อรอการจัดสรรอวัยวะตับเมื่อมีผู้บริจาคอวัยวะและเนื่องจากตับเป็นอวัยวะที่ใหญ่และมีเลือดเลี้ยงเป็นจำนวนมาก จึงมีโอกาสเสียเลือดจำนวนมากระหว่างผ่าตัด อาจมีเลือดค้างในช่องท้อง แผลติดเชื้อหลังผ่าตัด จนอาจทำให้เกิดภาวะแทรกซ้อนขณะและหลังผ่าตัดปลูกถ่ายตับได้ เช่น
- ภาวะการปฏิเสธหรือต่อต้านตับใหม่ (Graft Rejection) เนื่องจากระบบภูมิคุ้มกันของผู้ป่วยจะมีการสร้างสารคัดหลั่งต่าง ๆ มาต่อต้านตับใหม่ที่ทำการปลูกถ่าย จึงมีความจำเป็นที่ผู้ป่วยจะต้องรับประทานยากดภูมิคุ้มกันตลอดชีวิตเพื่อลดอัตราการเกิดภาวะดังกล่าว
- ภาวะตับไม่ทำงานหลังปลูกถ่ายตับ (Graft Nonfunction / Dysfunction) อาจเกิดขึ้นได้โดยอัตราการเกิดแตกต่างกันไปตามคุณภาพของตับและปัจจัยแวดล้อมต่าง ๆ ของการปลูกถ่ายตับ
- ภาวะเส้นเลือดตับอุดตัน เนื่องจากต้องมีการตัดและต่อเส้นเลือดของตับ จึงมีโอกาสที่จะเกิดภาวะเส้นเลือดตับอุดตันได้ทั้งในเส้นเลือดดำและเส้นเลือดแดงของตับ โดยอัตราการเกิดภาวะดังกล่าวจะแตกต่างกันตามชนิดของการผ่าตัดเปลี่ยนตับ
- ภาวะทางเดินน้ำดีตับอุดตันหรือรั่วซึม เนื่องจากต้องมีการตัดและต่อท่อน้ำดีจึงมีโอกาสเกิดภาวะอุดตันหรือรั่วซึมได้หลังผ่าตัดคล้ายในกรณีเส้นเลือดตับอุดตัน
- ความเสี่ยงในการเกิดโรคไวรัสตับอักเสบใหม่กรณีเป็นโรคไวรัสตับอักเสบก่อนผ่าตัด
การผ่าตัดปลูกถ่ายตับแม้จะมีกระบวนการที่ยุ่งยากและซับซ้อน แต่หากผู้ป่วยได้รับการผ่าตัดรักษาตามกระบวนการที่เหมาะสมจะได้รับผลการรักษาที่ดี กลับมามีคุณภาพชีวิตที่ดีหลังผ่าตัดและมีอัตราการรอดชีวิตที่น่าพอใจ อย่างไรก็ตามการดูแลรักษาสุขภาพ ออกกำลังกายและทานอาหารที่เป็นประโยชน์ต่อตับอยู่เสมอก็ยังเป็นสิ่งที่ทำให้เราสามารถรักษาตับให้สุขภาพดีและอยู่กับเราไปได้อีกนาน สามารถสอบถามข้อมูลเพิ่มเติมได้ที่ ศูนย์ศัลยกรรม โรงพยาบาลกรุงเทพ โทร. 0 2310 3002, 0 2755 1002 หรือ Contact Center โทร. 1719
การรักษาโรคต่อมลูกหมากโตด้วยไอน้ำ
โรคต่อมลูกหมากโตไม่เพียงสร้างความรำคาญ แต่ยังส่งผลกระทบกับชีวิตประจำวัน หากมีอาการรุนแรงอาจต้องเข้ารับการผ่าตัด ซึ่งทำให้คุณผู้ชายกังวลใจ แต่ด้วยความก้าวหน้าของเทคโนโลยีทางการแพทย์ ปัจจุบันสามารถรักษาโรคต่อมลูกหมากโตด้วยไอน้ำ (Water Vapor Therapy) โดยไม่ต้องผ่าตัด คืนคุณภาพชีวิตให้ผู้ป่วยกลับมายิ้มได้อีกครั้ง
นพ. ดำรงพันธ์ วัฒนะโชติ ผู้อำนวยการศูนย์โรคระบบทางเดินปัสสาวะ โรงพยาบาลกรุงเทพ สำนักงานใหญ่ กล่าวว่า โรคต่อมลูกหมากโต หรือ BPH (Benign Prostate Hyperplasia) คือ ภาวะต่อมลูกหมากที่อยู่ใต้กระเพาะปัสสาวะล้อมรอบท่อปัสสาวะมีขนาดใหญ่ผิดปกติจนไปบีบท่อปัสสาวะให้แคบลง ชายไทยมีความผิดปกติของต่อมลูกหมากมากเป็นอันดับ 1 โดยพบได้มากกว่า 50% ของผู้ชายที่มีอายุมากกว่า 60 ปีขึ้นไป และร้อยละ 80 ของชายที่มีอายุ 70 ปีขึ้นไป ปัจจัยคืออายุที่เพิ่มขึ้นและการเปลี่ยนแปลงของฮอร์โมนที่ค่อย ๆ ลดลงไป รวมถึง อารมณ์และจิตใจที่เกิดการเปลี่ยนแปลง ผู้ป่วยส่วนใหญ่มาพบแพทย์ด้วยอาการปัสสาวะไม่พุ่ง ปัสสาวะบ่อยโดยเฉพาะเวลากลางคืน ปัสสาวะไม่สุด บางครั้งมีปัญหาเรื่องการกลั้นปัสสาวะไม่อยู่ ทำให้กลายเป็นอุปสรรคต่อการดำเนินชีวิต ซึ่งอาการและความรุนแรงของโรคในแต่ละคนมีความแตกต่างกันออกไป การตรวจวินิจฉัยต่อมลูกหมากโตจะเริ่มด้วยการ ซักประวัติเพื่อตรวจสอบอาการ ตรวจเลือด ตรวจปัสสาวะ และตรวจวัดความแรงของสายปัสสาวะ อัลตราซาวนด์ขนาดต่อมลูกหมากที่เปลี่ยนแปลง ตรวจคลำต่อมลูกหมากผ่านทางท่อทวารหนักเพื่อดูความผิดปกติ
วิธีรักษาต่อมลูกหมากโตที่นิยมคือ การกินยารักษาหรือการผ่าตัด แต่ปัจจุบันความก้าวหน้าทางการแพทย์ทำให้มีทางเลือกเพิ่มมากขึ้น ผู้ป่วยที่ไม่ต้องการผ่าตัดและไม่อยากกินยา เพราะกลัวผลข้างเคียง ปัจจุบันโรงพยาบาลกรุงเทพ สำนักงานใหญ่นำเทคโนโลยีการรักษาโรคต่อมลูกหมากโตด้วยไอน้ำ (Water Vapor Therapy) โดยไม่ต้องผ่าตัด เป็นทางเลือกในการรักษาผู้ป่วยต่อมลูกหมากโต ซึ่งการรักษาด้วยไอน้ำ เป็นเทคโนโลยีใหม่ที่มีผลงานวิจัยรองรับว่ามีประสิทธิภาพ ได้รับการรับรองจากองค์การอาหารและยาของสหรัฐอเมริกาตั้งแต่ปี 2558 และได้รับการรับรองจากสำนักงานคณะกรรมการอาหารและยาของประเทศไทย

การรักษาโรคต่อมลูกหมากโตด้วยไอน้ำ แพทย์จะใช้เครื่องมือและกล้องสอดผ่านท่อปัสสาวะเข้าไปยังต่อมลูกหมากจากนั้นจะฉีดไอน้ำอุณหภูมิ 103 องศาเซลเซียส ประมาณ 4-6 ครั้ง โดยจะขึ้นอยู่กับขนาดของต่อมลูกหมาก หากมีขนาดที่โตมากจำนวนครั้งในการฉีดก็จะมากขึ้นไปด้วย โดยการรักษาจะเหมาะกับผู้ป่วยที่ต่อมลูกหมากโตขนาด 30-80 กรัม เวลาในการรักษาจะอยู่ที่ 15 นาทีต่อครั้ง หลังการรักษาจะทำการใส่สายสวนปัสสาวะแบบคาสายปัสสาวะชนิดโฟเลย์ (Foley’s catheter) ประมาณ 7-10 วัน ซึ่งจะทำให้ผู้ป่วยไม่ต้องปัสสาวะเอง ช่วยให้อาการบวมหายไวและกระเพาะปัสสาวะฟื้นตัวเร็วขึ้น หลังจากเอาสายสวนปัสสาวะออกแล้ว อาจรู้สึกปัสสาวะลำบากเพราะยังมีอาการบวมของต่อมลูกหมาก หรือมีอาการแสบร้อนระหว่างปัสสาวะบ้าง รวมถึงมีเลือดปนออกมาในปัสสาวะเล็กน้อยประมาณ 4-6 สัปดาห์และอาจมีเลือดปนออกมาในอสุจิได้ รวมถึงปริมาณการหลั่งน้ำอสุจิลดลง การติดเชื้อระบบทางเดินปัสสาวะ ถ้ามีมักจะดีขึ้นภายใน 2 สัปดาห์และส่วนใหญ่อาการขับถ่ายปัสสาวะจะดีขึ้นจนเกือบปกติเต็มที่ภายใน 3 เดือน
ได้ โดยทั่วไปอาการจะดีขึ้นภายใน 2 สัปดาห์และส่วนใหญ่จะดีขึ้นจนเกือบปกติเต็มที่ภายใน 3 เดือน
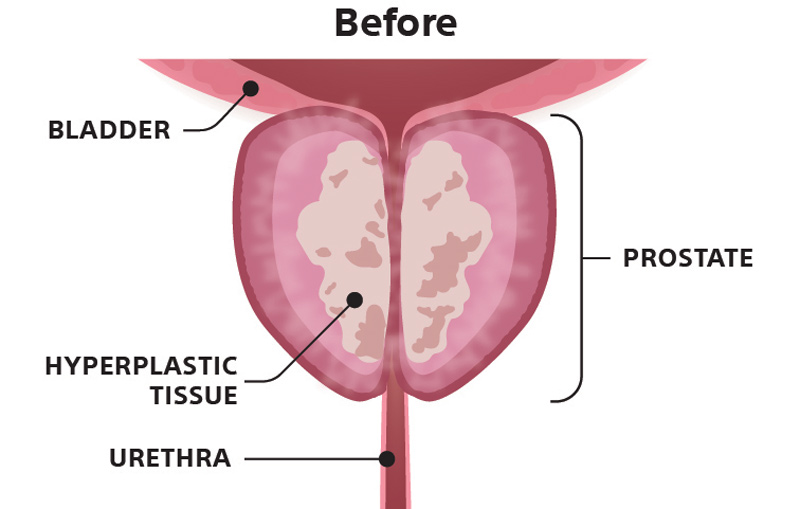


วิธีการรักษาโรคต่อมลูกหมากโตด้วยไอน้ำ เหมาะสำหรับผู้ป่วยที่มีอายุ 50 ปีขึ้นไป มีขนาดต่อมลูกหมากไม่เกิน 30 - 80 g ไม่ตอบสนองต่อการรักษาด้วยยาหรือมีผลข้างเคียงจากการใช้ยา มีปัญหาสุขภาพที่ไม่เหมาะกับการผ่าตัดที่ต้องวางยาสลบนาน ๆ ไม่มีการใส่อวัยวะเพศเทียม ข้อดีคือ ช่วยลดความเสี่ยงจากการผ่าตัด ด้วยการทำหัตถการผ่านกล้องเข้าท่อปัสสาวะตามทางธรรมชาติ ไม่ต้องวางยาสลบ ใช้เวลาไม่นานในการรักษา ฟื้นตัวเร็ว กลับไปพักรักษาตัวที่บ้าน ไม่ส่งผลกระทบต่อสุขภาพทางเพศ (การแข็งตัวของอวัยวะเพศหรือการหลั่งน้ำอสุจิเป็นปกติ) สามารถใช้รักษาผู้ป่วยในกลุ่มที่มีความเสี่ยงสูงต่อการผ่าตัดได้ ผลลัพธ์ค่อนข้างยาวนาน ผู้ป่วยส่วนใหญ่รักษาเพียงครั้งเดียวและติดตามผลทุก 2 - 5 ปี
เพราะคุณภาพชีวิตที่ดีเป็นเรื่องสำคัญ การรักษาโรคต่อมลูกหมากโตจึงเป็นเรื่องที่คุณผู้ชายไม่ควรละเลย ซึ่งการรักษาโรคต่อมลูกหมากโตด้วยไอน้ำไม่เพียงเป็นวิธีการรักษาที่ใช้เวลาไม่นาน ฟื้นตัวได้เร็ว แต่ยังลดภาวะแทรกซ้อนที่จะเกิดขึ้น ช่วยให้กลับมาใช้ชีวิตได้อย่างมั่นใจอีกครั้ง สอบถามข้อมูลเพิ่มเติมได้ที่ ศูนย์โรคทางเดินปัสสาวะ โรงพยาบาลกรุงเทพ โทร 0 2310 3009 หรือ แอดไลน์ @bangkokhospital













No comments:
Post a Comment